L'urbanisation de l'Afrique est présentée, de plus en plus souvent, comme une exceptionnelle source d'opportunités et de croissance pour l'Afrique. Cet article propose d'aller au delà du concert de louanges et met en évidence certains aspects de cette urbanisation, insuffisamment pris en compte : son impact sur la santé et les inégalités sanitaires.
 L’Afrique subsaharienne a connu, au cours des cinquante dernières années, une croissance exponentielle de sa population urbaine. Passée de 19 millions d’urbains en 1950, elle atteint 300 millions en 2010 et devrait être de 600 millions en 2030. Si les projections actuelles se réalisent, en 2050, un africain sur deux (soit un milliard deux-cent millions d’Africains) vivra en zone urbaine. En termes relatifs, la part de la population vivant en zone urbaine, en Afrique subsaharienne est passée de près de 10% en 1950 à 37% en 2010 (UN-Habitat, 2010). Un aspect important de cette croissance urbaine tient à ses déterminants et à leur évolution au cours du temps . Jusque dans les années 70, les deux tiers de cette croissance urbaine provenaient de déplacements de population des villes vers les campagnes. Durant les dernières décennies en revanche, son principal ressort a été endogène, lié à la croissance démographique des populations urbaines. Ainsi, il est difficile de séparer dynamiques urbaines et dynamiques démographiques, de façon générale et dans le cadre particulier de l’Afrique subsaharienne. Aussi, l’évolution démographique est liée aux tendances de mortalité et de natalité, et reflète l’amélioration des conditions sanitaires et épidémiologiques d’une société donnée.
L’Afrique subsaharienne a connu, au cours des cinquante dernières années, une croissance exponentielle de sa population urbaine. Passée de 19 millions d’urbains en 1950, elle atteint 300 millions en 2010 et devrait être de 600 millions en 2030. Si les projections actuelles se réalisent, en 2050, un africain sur deux (soit un milliard deux-cent millions d’Africains) vivra en zone urbaine. En termes relatifs, la part de la population vivant en zone urbaine, en Afrique subsaharienne est passée de près de 10% en 1950 à 37% en 2010 (UN-Habitat, 2010). Un aspect important de cette croissance urbaine tient à ses déterminants et à leur évolution au cours du temps . Jusque dans les années 70, les deux tiers de cette croissance urbaine provenaient de déplacements de population des villes vers les campagnes. Durant les dernières décennies en revanche, son principal ressort a été endogène, lié à la croissance démographique des populations urbaines. Ainsi, il est difficile de séparer dynamiques urbaines et dynamiques démographiques, de façon générale et dans le cadre particulier de l’Afrique subsaharienne. Aussi, l’évolution démographique est liée aux tendances de mortalité et de natalité, et reflète l’amélioration des conditions sanitaires et épidémiologiques d’une société donnée.
Plus encore, le lien entre urbanisation et santé peut être plus direct, et lié à la complexité des dynamiques urbaines. L’urbanisation peut impliquer autant la concentration des populations que la densification des milieux de vie. Elle entraine une modification des rythmes et des styles de vie, des structures familiales et des régimes alimentaires. Elle induit une transformation de l’habitat, une différenciation des occupations professionnelles et des risques qui y sont liés, des altérations de l’environnement et un accès différencié aux infrastructures publiques, notamment sanitaires. Une multitude d’influences qui une à une autant que collectivement, peuvent avoir une influence sur les profils sanitaires et épidémiologiques des sociétés subissant ces transformations. Pourtant, comme le rappelle l'expert Gérard Salem: « parmi les multiples aspects déconcertants de la croissance urbaine des pays du tiers-monde, les aspects sanitaires sont parmi les plus originaux et les moins connus. »
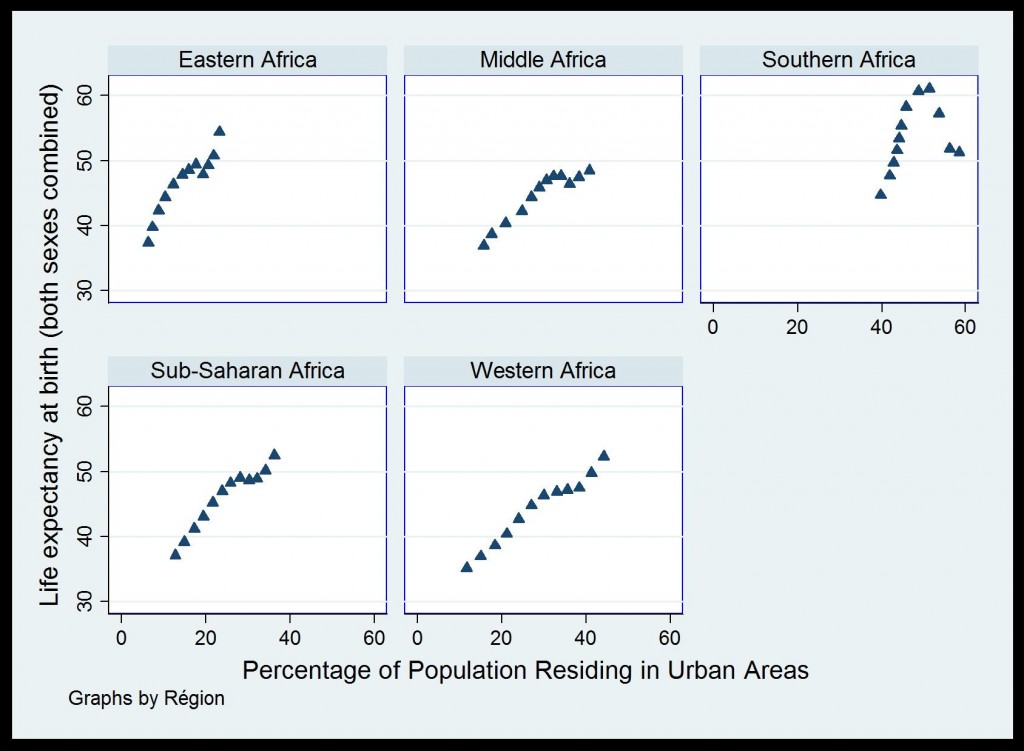
Une simple analyse descriptive permet de noter les évolutions similaires des taux d’urbanisation et de certains indicateurs de santé, en Afrique subsaharienne. Qu’il s’agisse du taux de mortalité infantile ou de l’espérance de vie, on constate une corrélation assez forte de ces indicateurs avec celui du taux d’urbanisation dans les principales régions d’Afrique subsaharienne.
Figure 1 : Urbanisation et Mortalité infantile en Afrique subsaharienne 1950-2010 (Données de la Banque Mondiale)
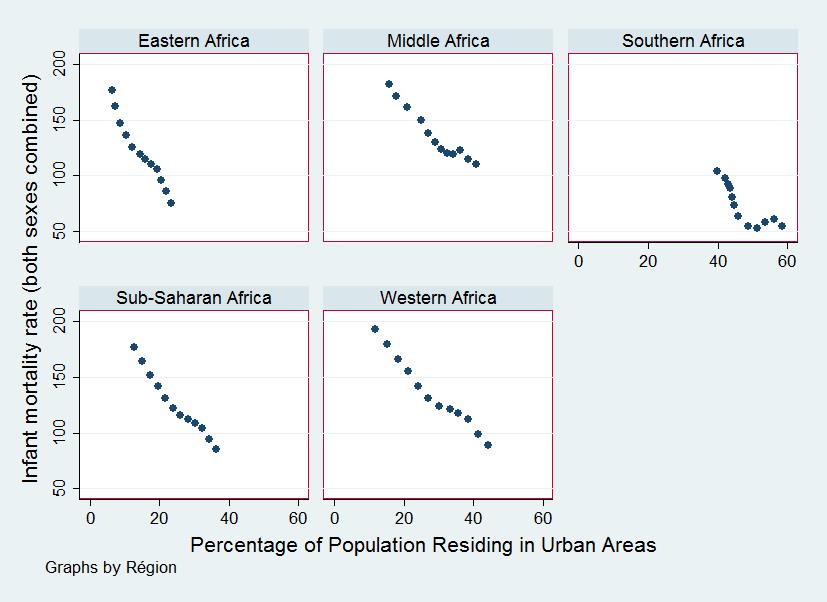
Figure 2 : Urbanisation et Espérance de vie à la naissance 1950-2010 (Données de la Banque Mondiale)
Pourtant, derrière la notion relativement simple « d’urbanisation de l’Afrique » se cachent de profondes disparités, dans le temps et dans l’espace. La définition de l’urbanisation en Afrique (fondée sur la densité de population) reste variable selon les pays : l’organisation onusienne UN-Habitat situe la limite inférieure à 2000 habitants, tandis qu’une « ville » au Nigéria compte au moins 20.000 habitants, 5000 au Ghana, etc. Elle ne prend pas en compte le type d’urbanisation ayant eu lieu : densification des zones urbaines, agglomération des zones péri-urbaines, transformation des zones rurales en villes par conglomération administrative. Mais surtout, elle occulte les disparités existant au sein même des villes, et l’existence de « villes dans la ville ». Or ces disparités en termes d’habitat, de statut professionnel, de revenus et d’accès aux infrastructures ont d’importants effets sur le profil de santé des urbains.
Ainsi, l'un des aspects les plus importants de l’évolution des profils sanitaires dans les villes africaines est la coexistence de pathologies supposément « réservées aux pays riches » telles que l’hypertension et le diabète, et de « pathologies classiques de pauvreté ». Cela renvoie à l’aspect « prolongé » de la transition épidémiologique formulée par Smallman-Raynor et Phillips (1999). Dans une étude sur l’évolution dans le temps des principales causes de décès dans la ville d’Accra (capitale du Ghana), depuis les années 1950, Agyei-Mensah et Atkins (2010) montrent la persistance des maladies infectieuses et parasitaires.

Premières des causes de décès en 1953, elles représentaient encore 15,7% de celles-ci en 2001. Sur la même période, les maladies cardiovasculaires, responsables de moins de décès que les troubles nutritionnels en 1966 étaient la cause d’à peu près un décès sur trois au début de la dernière décennie. Aussi, les troubles respiratoires, l’une des trois principales causes de mortalité avant l’indépendance du Ghana (1957), sont toujours, cinquante après, la troisième cause de mortalité dans la principale ville de ce pays.
 De fait, l’urbanisation de l’Afrique a occasionné une « épidémiologie nouvelle », liée à certaines caractéristiques intrinsèques du milieu urbain : hétérogène, dense et ouvert par définition. Si les citadins se trouvent en meilleur santé que les habitants des zones rurales, il existe des écarts significatifs de santé au sein des villes, et certains citadins se retrouvent, paradoxalement, dans une plus mauvaise santé que les ruraux. Les épisodes palustres sont par exemple moins fréquents en zone urbaine, mais la concentration des populations, et l’écosystème dans lequel certains des habitats urbains sont construits peuvent intensifier l’exposition de certaines populations urbaines aux vecteurs de cette maladie.
De fait, l’urbanisation de l’Afrique a occasionné une « épidémiologie nouvelle », liée à certaines caractéristiques intrinsèques du milieu urbain : hétérogène, dense et ouvert par définition. Si les citadins se trouvent en meilleur santé que les habitants des zones rurales, il existe des écarts significatifs de santé au sein des villes, et certains citadins se retrouvent, paradoxalement, dans une plus mauvaise santé que les ruraux. Les épisodes palustres sont par exemple moins fréquents en zone urbaine, mais la concentration des populations, et l’écosystème dans lequel certains des habitats urbains sont construits peuvent intensifier l’exposition de certaines populations urbaines aux vecteurs de cette maladie.
Dans leur étude sur les enjeux sanitaires des villes en Afrique, Salem et Fournet (2003) confirment l’impact des disparités interurbaines. Ils remarquent l’impact des différences d’habitat au sein même des zones urbaines, directement liées à l’ancienneté de l’urbanisation, donc aux flux migratoires entre les campagnes et la ville (les populations récemment arrivées, s’installant souvent en zone péri-urbaine).
Il est indéniable que l’offre de soins de santé « modernes » est plus fournie en ville qu’à la campagne. Ce phénomène n’est nullement circonscrit à l’Afrique subsaharienne (cf. « déserts médicaux » en France). Pourtant, cette offre de soins, dans cette zone, est souvent « virtuelle » : tous les citadins, ne bénéficient pas du même accès aux soins. Les raisons de ces inégalités sont multiples : pécuniaires, liées la faiblesse de la couverture sociale, conséquences de l’absence de « relations » au sein des services publics en charge de la fourniture de soin de santé ou simplement par inconscience de la gravité des troubles et maladies.
Tout ceci contribue à faire de l'urbanisation de l'Afrique subsaharienne, un peu plus qu'un sujet de réjouissance et une source de prospérité future. Elle est aussi grosse d'un renforcement des inégalités et de troubles sanitaires d'une nature fluctuante et indéterminée : l'urbanisation de l'Afrique est aussi un problème de développement.
Raphaël Set-Salei
Raphaël est étudiant en économie à l'Université Paris IX-Dauphine. Cet article est adapté de l'introduction à une plus longue étude sur les dynamiques urbaines et sanitaires en Afrique.
Bibliographie
Aikins, A. D. G. (2010). Epidemiological transition and the double burden of disease in Accra, Ghana. Journal of Urban Health, 87(5), 879-897.
ONU-Habitat (2012) « État des villes dans le monde 2010-2011 : réduire la fracture urbaine » http://www.unhabitat.org/documents/SOWC10/FR/R7.pdf
Oucho, J. & L. Oucho, (2010), « Migration, Urbanisation and Health Challenges in sub-Saharan Africa”, Working Paper, Academia.edu, November http://academia.edu/1495926/Migration_Urbanisation_and_Health_Challenges_in_sub-Saharan_Africa
Salem, G., & Fournet, F. (2003). Villes africaines et santé: repères et enjeux.Bulletin de la Société de pathologie exotique, 96(3), 145-148.
Smallman-Raynor, M., & Phillips, D. (1999). Late stages of epidemiological transition: health status in the developed world. Health & Place, 5(3), 209-222.




Laisser uncommentaire
Votre adresse e-mail ne sera pas publiée. Les champs obligatoires sont indiqués par *